気管支の炎症や肺の弾性の低下によって、肺への空気の流れが慢性的に悪くなる疾患はCOPDである。
呼吸機能には24時間を周期とした変化(サーカデイアンリズム)がある。気管支喘息患者では深夜から早朝にかけてモーニングディップと呼ばれる呼吸機能の低下が認められるため、気管支喘息の症状である発作性の呼吸困難や喘鳴はなどは、夜間・早朝に出現することが多い。
※成人喘息での診断の目安
1.発作性の呼吸困難、喘鳴、咳(夜間・早朝に出現しやすい)の反復
2.可逆性気流制限 :自然に、あるいは治療により寛解する。一般にピークフロー、1秒量の変化が2%以上
3.気道過敏性 :アセチルコリン、ヒスタミン、メサコリンに対する気道収縮反応の亢進
4.アトピー素因 :環境アレルゲンに対するIgE抗体の存在
5.鑑別診断疾患の除外:症状が他の心肺疾患によらない
6.気道炎症の存在 :喀痰中、末梢血中の好酸球数の増加、CP高値、クレオラ体の証明
※喘息治療の目標
1.健常人と変わらない日常生活ができること。正常な発育が保たれること。
2.正常に近い肺機能を維持すること。ピークフローの変動が予測値の10%以内。ピークフロ0が予測値の80%以上。
3.夜間や早朝の咳や呼吸困難がなく夜間睡眠が十分可能なこと。
4.喘息発作が起こらないこと。
5.喘息死の回避。
6.治療薬による副作用がないこと。
※α1、α2、β1、β2受容体の刺激による反応
| α1受容体 | 血管収縮、気管支収縮、グリコーゲン分解亢進 |
| α2受容体 | ノルアドレナリン・アセチルコリン遊離の抑制 |
| β1受容体 | 心拍数増加、心筋収縮力増強、脂肪分解促進、腸管弛緩 |
| β2受容体 | 気管支拡張、血管拡張、子宮弛緩、糖原分解促進、インスリン分泌促進 |
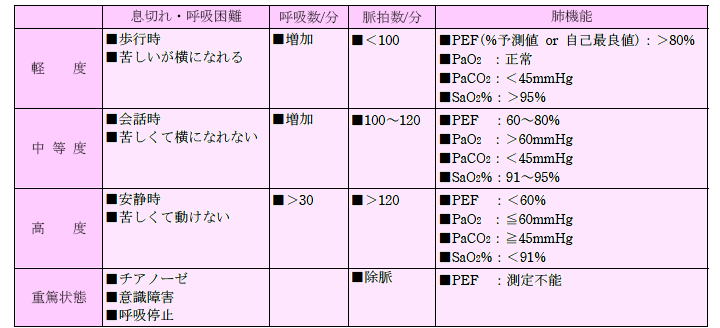
※喘息急性憎悪重症度分類
※テオフイリン(μg/ml)の血中濃度と臨床効果および副作用の関係
| 0〜5 | 5〜10 | 10〜20 | 20〜25 | 25〜40 | 40〜60 | 60〜 |
| 非有効城 | 一部の患者および新生児無呼吸症の有効域 | 多くの患者の有効域 | 一部の患者の有効域 | 多くの患者の中毒城 | ほぼすべての患者の中毒城 | 痙攣または 死亡 |
| 中毒域としての消化器症状、頭痛、および心拍増加 | 期外収縮を伴わない毎分120以上の心拍増加、呼吸頻拍まれに不整脈または痙攣 | 中枢症状 不整脈、痙攣 |
※テオフイリン適量投与時の処置
過量投与時の処置には、テオフイリンの除去、出現している中毒症状に対する対症
療法がある。消化管内に残存するテオフイリンの除去として催吐、胃洗浄、下剤の投
与、活性炭の経口投与等があり、血中テオフイリンの除去として輸液による排泄促進、
活性炭の経口投与、活性炭を吸着剤とした血液灌流、血液透析等がある。なお、テオフイリン血中濃度が低下しても、組織に分布したテオフイリンにより血中濃度が再度上昇することがある。
※気管支喘息や喘息発作を誘発・悪化させる薬剤
・酸性NSAIDs
成人喘息の約10%は、NSAIDsの内服や注射、坐薬などの使用直後から1時間程度までの間に喘息発作を起こす。前駆症状として、水様性鼻汁、鼻開、眼球結膜充血、顔面紅潮などを伴うことがある。
・β遮断薬
気管支平滑筋にはβ2受容体が存在するため、非選択型のβ遮断薬を投与すると、気管支が収縮し、発作を起こすおそれがある。また,β1選択性の薬剤も慎重に投与する必要がある。
気管支喘息の治療
※喘息管理のためのゾーン・システム
ピークフローを測定して喘息の状態を知り、それに応じた対応をすることを喘息管理のためのゾーン・システムという。
治療の目的はピークフロー値がつねに最高値の80%以上、変動率が20%未満にあること。
| ゾーン | 状態の判定 | ピークフロー値 | 変動率 |
| グリーンゾーン | 望ましい範囲 | 80%以上 | 20%未満 |
| イエローゾーン | 注意が必要な範囲 | 60〜80% | 20〜30% |
| レッドゾーン | 警戒が必要な範囲 | 60%未満 | 30%未満 |
※喘息の長期管理における重症度対応段階的薬物療法
<喘息治療ガイドライン>〜日本アレルギー学会・厚生省〜
|
Step |
症状の特徴 |
PEF, FEV1.0 |
治療 |
|
Step 1 |
■喘鳴*、咳嗽*、呼吸困難 週1〜2回まで ■症状は間欠的で短い ■夜間症状は月1〜2回以内 |
■自己最良値/ 予測値の80%< ■変動は20%> |
●吸入/経口β2刺激薬、テオフィリン薬頓用 (抗アレルギー薬) |
|
Step 2 |
■週2回以上の発作 ■日常生活や睡眠が妨げられることがある。月に2回以上 ■夜間発作が月2回以上 |
■自己最良値/ 予測値の70〜80% ■変動は20〜30% |
●吸入ステロイド薬:(低用量)BDP 200〜400μg/日連用 (抗アレルギー薬) ●吸入/経口β2刺激薬連用 ●吸入β2刺激薬追加頓用(1日3〜4回まで) |
|
Step 3 |
■慢性的に症状がある ■β2刺激薬頓用/吸入がほとんど毎日必要 ■日常生活や睡眠が妨げられる。週に1回以上 ■夜間発作が週1回以上 |
■自己最良値/ 予測値の60〜70% ■変動は30%< |
●吸入ステロイド薬:(中用量)BDP
400〜800(1,200まで考慮)μg/日# (抗アレルギー薬) ・吸入抗コリン薬併用考慮 ●吸入β2刺激薬追加頓用(1日3〜4回まで) |
|
Step 4 |
■(治療下でも)しばしば増悪する ■症状が持続 ■日常生活に制限 ■しばしば夜間発作 ■(経口ステロイド薬連用) |
■自己最良値/ 予測値の60> ■変動は30%< |
●吸入ステロイド薬:(高用量)BDP
800〜1,200(1,600まで考慮)μg/日# (抗アレルギー薬) ●吸入β2刺激薬追加頓用(1日3〜4回まで) |
#吸入ステロイド使用時には原則としてスペーサーを使用する。
■いずれか1つが認められればそのステップとする。重複して認められる時はより重症のステップとする。これらの症状、呼吸機能検査は各ステップでの概要を示したもので、変動したり、また、各ステップ間のオーバーラップがあり得る。
*喘鳴、咳のみの場合は週3回まででも軽症間欠型とする。
ステップアップ:現行の治療でコントロールできないときは次のステップへ進む(PEF 60%>では
経口ステロイド薬の中・大量短期間投与後に行う)。
ステップダウン:治療の成果が得られたら、少なくとも3ヵ月の安定を確認してから治療内容を減らしてもよい。以後もコントロール維持に必要な治療は続ける。
※β2刺激薬の重大な副作用:血清力リウム値の低下
血清カリウム他の低下はβ2刺激薬に共通の注意事項である。
一般にβ2刺激薬は細胞内へのカリウム取り込みを上昇させるため、血中のカリウム値を低下させることがある。これは、β2刺激薬によりアデニルシクラーゼ活性が増加し、それにより生成されたサイクリックAMP(cAMP)が、細胞膜のNa−Kポンプを活性化させるためと考えられている。
気管支喘息治療薬の服薬指導例
| 吸入ステロイド薬 | 喘息の原因といわれている炎症を抑え、気道が狭くなるのを改善し、喘息発作を予防する吸入薬。 |
| テオフイリン薬 | 気管支を拡げる物質(サイクリックAMP)を分解する酵素の作用を抑えて気管支内のサイクリックAMPの濃度を高めて気管支を拡げて呼吸を楽にする薬。 |
| β2刺激薬 | 気管の平滑筋に存在する特定部位(交感神経のβ2受容体)を刺激し、気管支をとりまく筋肉の緊張をゆるめ、気管支を拡げて呼吸を楽にする薬。 |
| 抗アレルギー薬 | 気管支を拡げたり、気道の炎症を抑えたりして呼吸を楽にする薬。 |
| 吸入抗コリン薬 | 気管支を収縮させる物質(アセチルコリン)の働きを抑えることにより、気管支が収縮するのを防ぎ、気管支を拡げて呼吸を楽にする薬。 |
※主な吸入β2刺激薬の1吸入あたりの強さの比較
作用持続時間:
メプチンエアー>ベロテックエロゾル>サルタノールインヘラー>アロテックエロゾルR>メジヘラーイソ
効果の速さ:
メジヘラーイソ>アロテックエロゾル>サルタノールインヘラー>ベロテックエロゾル>メプチンエアー
日常生活指導
(1)禁煙の厳守
(2)部屋の掃除
(3)寝具
(4)ペットの飼育
(5)部屋の換気
(6)気温の変化に注意
(7)アスピリン喘息に注意